Оцените работу движка
Как и любой другой орган в нашем организме, сердце нуждается в достаточном количестве крови, обогащенной кислородом. Частичное или полное нарушение кровоснабжения сердечной мышцы (миокарда) называют ишемической болезнью сердца (ИБС).
ЧТО ТАКОЕ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (ИБС) И ПОЧЕМУ ОНА РАЗВИВАЕТСЯ
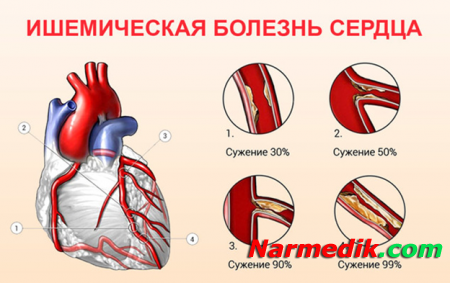
В большинстве случаев ИБС (другое название – стенокардия) возникает вследствие атеросклероза коронарных артерий и формирования в них атеросклеротических бляшек, сужающих просвет сосудов. Сужение просвета артерий и, как следствие, уменьшение количества крови, поступающей к сердечной мышце, приводит к кислородному голоданию миокарда (ишемии). Такое состояние может длиться десятилетиями без перехода в острые формы - инфаркт миокарда или нестабильную стенокардию.
В таком случае речь идет о стабильной ИБС (или стабильной стенокардии). В англоязычной литературе это заболевание называется несколько иначе – стабильная болезнь коронарных сосудов. Другим механизмом развития ИБС может быть спазм коронарной артерии (вазоспастическая стенокардия или стенокардия Принцметала). Еще одна форма ИБС – микроваскулярная стенокардия (коронарный синдром Х) . Точная причина развития этой формы ИБС неясна, но считается, что при ней нарушается кровообращение в мелких ветках коронарных артерий. Для заболевания характерна типичная картина стенокардии, но при ангиографии не выявляются атеросклеротические бляшки коронарных сосудов.
ЧТО ТАКОЕ СТЕНОКАРДИЯ
Стенокардия – это совокупность симптомов, которые возникают при недостаточном поступлении кислорода к сердечной мышце. Выделяют типичную и атипичные формы стенокардии. Типичная стенокардия сопровождается наличием:
1) боли или ощущения сжатия, напряжения, тяжести, жжения за грудиной длительностью до 15 минут, которые могут распространяться в руку, нижнюю челюсть, живот
2) возникает при физической нагрузке или эмоциональном стрессе
3) устраняется после отдыха и / или приема нитратов в течение нескольких минут. Если присутствуют только 2 характеристики из вышеперечисленных, стенокардия называется атипичной.
Стенокардию также может сопровождать одышка, слабость, тошнота, рвота, чувство тревоги, головокружение. Иногда единственным симптомом может быть одышка.
ЧТО ТАКОЕ СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Это одна из форм ИБС, при которой стенокардия возникает при физической нагрузке определенной интенсивности и повышении частоты сердечных сокращений (ЧСС) до определенных значений. Боль за грудиной возникает в тот момент, когда кислорода сердечной мышце критически не хватает: ЧСС увеличилась, а крови через стенозированную артерию поступает недостаточно, и миокард «сигнализирует» о том, что нагрузку следует прекратить.
Исходя из величины физической нагрузки, которую пациент может переносить до начала приступа стенокардии, Канадское кардиологическое сообщество определяет тяжесть (функциональные классы) стенокардии:
1 класс - Обычная физическая активность (ходьба, подъем по лестнице) не вызывает стенокардию. Приступы возникают при значительных, резких или длительных нагрузках.
2 класс - Незначительные ограничения обычной физической активности. Стенокардия провоцируется быстрой ходьбой или подъемом по лестнице, физическими нагрузками после приема пищи; может возникать в холодную, ветреную погоду, после эмоциональных стрессов или только в первые часы после пробуждения. У пациента не возникает трудностей при ходьбе на 100 -200 метров или подъеме по лестнице выше, чем на один этаж в обычном темпе и при нормальных условиях.
3 класс - Существенные ограничения обычной физической активности. Стенокардия возникает при преодолении расстояния в 100-200 метров по ровной поверхности или подъеме на 1 этаж в обычном темпе и при нормальных условиях.
4 класс - Невозможность выполнять любые физические нагрузки без дискомфорта –приступ может возникать в состоянии покоя.
ФАКТОРЫ РИСКА ИБС
ДИАГНОСТИКА ИБС
Заподозрить наличие ИБС можно при наличии характерных симптомов - стенокардических болей за грудиной, которые могут возникать как в покое (стенокардия покоя), так и при нагрузке (стенокардия напряжения). Вазоспастическая стенокардия чаще возникает в покое и ночью; редко - при физической нагрузке. Диагноз ИБС обязательно подтверждается с помощью нагрузочных проб и коронарографии. Для подтверждения вазоспастической стенокардии выполняют провокационную пробу с эргоновином или ацетилхолином во время коронарографии.
Как обследуют пациента при подозрении на стабильную стенокардию напряжения
Для определения состояния миокарда и факторов риска оценивают:
Очень часто у пациентов со стенокардией регистрируются нормальные показатели на ЭКГ или ЭхоКГ. Это связано с тем, что в условиях покоя к сердцу поступает достаточное количество кислорода, а, значит, нет ишемии. Для подтверждения или исключения диагноза ИБС и определения тяжести заболевания таким больным проводят стресс-пробы с дозированной физической нагрузкой.
Что такое стресс-пробы с дозированной физической нагрузкой ?
Это проведение ЭКГ или ЭхоКГ до, во время и после физической нагрузки. С этой целью чаще всего используют беговую дорожку (тредмил) или велотренажер (велоэргометр). При обследовании оценивают симптомы, величину выполненной нагрузки, уровень артериального давления, частоту сердечных сокращений (ЧСС) и изменения на ЭКГ или ЭхоКГ. Иногда вместо физической нагрузки используют препараты (добутамин), которые увеличивают потребность сердца в кислороде, однако более безопасными и информативными все же считаются пробы с физической нагрузкой, особенно стресс-ЭхоКГ. В тех случаях, когда пациенты не могут выполнить пробы с физической или фармакологической (добутамин) нагрузкой из-за тяжести заболевания или особенностей профессии (летчики), им проводят инвазивную коронарографию.
Что такое инвазивная коронарография ?
Во время этой процедуры через небольшой разрез в паховой области или предплечье вводится катетер, который продвигается по артериям, пока не достигнет сердца. Затем через него вводится вещество, которое «прокрашивает» коронарные сосуды и их ветки изнутри так, что они становятся видимыми на рентгеновском снимке.
Хроническая и острая формы ИБС
Хроническое (стабильное) течение ИБС может длиться десятилетиями, но рано или поздно возникает повреждение атеросклеротической бляшки (при стрессе, физической нагрузке или других неблагоприятных факторах). В месте повреждения бляшки начинают скапливаться тромбоциты и другие клетки крови, образуется тромб для того, чтобы закрыть поврежденный эндотелий. Тромб перекрывает полностью просвет коронарной артерии (часто он отрывается от того участка сосудистой стенки, где образовался), и участок миокарда, кровоснабжающийся этим сосудом, перестает получать кислород. Возникает острая форма ИБС – острый коронарный синдром (инфаркт миокарда с подъемом сегмента ST или нестабильная стенокардия).
Лечение ИБС имеет 2 основные цели:
Для этого используют коррекцию образа жизни, медикаментозную терапию и оперативные вмешательства на сосудах сердца.
Изменение образа жизни у пациентов с ИБС
1. Отказ от курения. Этот шаг позволяет на треть снизить вероятность смерти у пациентов после перенесенного инфаркта.
2. Обеспечение полноценного сна.
3. Снижение веса.
4. Увеличение физической активности за счет аэробных тренировок (прогулки, бег, плавание). Если пациент до этого был физически неактивным или перенес инфаркт, нужно начинать с легких нагрузок, длительностью 30 минут 3 и больше раз в неделю, постепенно увеличивая интенсивность.
5. Нормализация питания:
Эти изменения в образе жизни также необходимы всем людям, которые хотят избежать ИБС в будущем.
Какие лекарства нужно принимать пациентам со стенокардией ?
Исходя из целей лечения, все препараты для лечения стабильной стенокардии напряжения можно разделить на 2 группы:
1. Препараты, которые непосредственно уменьшают симптомы стенокардии.
2. Препараты, которые уменьшают риск смерти и осложнений (инфаркта миокарда).
Какие лекарства уменьшают симптомы стенокардии?
К препаратам первой линии (тех, с которых следует начинать лечение большинству пациентов) относятся:
Антиишемический эффект БКК обусловлен расширением коронарных сосудов и уменьшением ЧСС (для недигидропиридиновых БКК).
При непереносимости или недостаточной эффективности терапии первой линии, назначают препараты второй линии:
Эти препараты практически не влияют на уровень АД, поэтому подходят пациентам с пониженным давлением.
Какие препараты уменьшают риск смерти и осложнений у больных с ИБС?
ИАПФ уменьшают риск осложнений у пациентов, которые имеют сопутствующие заболевания: гипертоническую болезнь (ГБ), сахарный диабет или хроническое заболевание почек (ХЗП). При непереносимости ИАПФ можно использовать БРА ІІ.
Сколько лекарств должен принимать больной со стабильной стенокардией
Для уменьшения симптомов:
Пациенты с І–ІІ ФК стенокардии - Нитроглицерин + ББ или БКК, которые уменьшают ЧСС
Пациенты с ІІІ–IV ФК стенокардии - Нитроглицерин + ББ + дигидропиридиновые БКК
Пациенты с низкой ЧСС - Нитроглицерин + дигидропиридиновые БКК
Для профилактики осложнений:
1. АСК или клопидогрель (при непереносимости аспирина)
2. Статины
3. ИАПФ, БРА при сопутствующей ГБ, СД или ХЗП
Таким образом, пациент со стабильной стенокардией напряжения должен постоянно принимать минимум 3 препарата: антиагрегант (АСК), ББ и статин. Исключением является вазоспастическая стенокардия: ББ при этой форме ИБС противопоказаны, так как могут провоцировать спазм сосудов. Первые буквы названий групп лекарственных средств, обязательных к применению, американские кардиологи использовали для обозначения принципа лечения ИБС: «А-В-С». Многим пациентам показаны также ИАПФ или БРА (принцип «А-В-С-D»).
Какие оперативные вмешательства используют для лечения ИБС?
При неэффективности медикаментозного лечения стабильной стенокардии напряжения или при развитии острого коронарного синдрома рассматривают вопрос о проведении:
Эти методы имеют строгие показания, и их проведение не отменяет потребности в приеме лекарств, поскольку процесс атеросклероза не прекращается после операции, более того, новый тромб может возникнуть в месте установки стента или даже внутри него.
Что такое чрескожное коронарное вмешательство
Это процедура проводится непосредственно после коронарографии. В лучевую или бедренную артерию вводится катетер с баллоном на кончике и продвигается в суженную или закупоренную коронарную артерию. Достигая атеросклеротической бляшки, баллончик раздувается. Под высоким давлением бляшка разрушается, а на её место вводится трубка, изготовленная из проволоки или сетки (стент). Примерно в 75 % случаев используются стенты, покрытые специальным препаратом, который препятствует образованию тромбов.
Что такое аортокоронарное шунтирование
АКШ выполняют под общим наркозом. Врачи берут артерию или вену из другой части тела (предплечья или ноги), чтоб соединить аорту и коронарную артерию в обход суженного или заблокированного участка. Обычно для облегчения выполнения операции сердце останавливают и используют аппарат искусственного кровообращения. Но есть специалисты, которые проводят АКШ на работающем сердце. Операция длится в среднем 4-7 часов.
>ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Как и любой другой орган в нашем организме, сердце нуждается в достаточном количестве крови, обогащенной кислородом. Частичное или полное нарушение кровоснабжения сердечной мышцы (миокарда) называют ишемической болезнью сердца (ИБС).
ЧТО ТАКОЕ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (ИБС) И ПОЧЕМУ ОНА РАЗВИВАЕТСЯ
В большинстве случаев ИБС (другое название – стенокардия) возникает вследствие атеросклероза коронарных артерий и формирования в них атеросклеротических бляшек, сужающих просвет сосудов. Сужение просвета артерий и, как следствие, уменьшение количества крови, поступающей к сердечной мышце, приводит к кислородному голоданию миокарда (ишемии). Такое состояние может длиться десятилетиями без перехода в острые формы - инфаркт миокарда или нестабильную стенокардию.
В таком случае речь идет о стабильной ИБС (или стабильной стенокардии). В англоязычной литературе это заболевание называется несколько иначе – стабильная болезнь коронарных сосудов. Другим механизмом развития ИБС может быть спазм коронарной артерии (вазоспастическая стенокардия или стенокардия Принцметала). Еще одна форма ИБС – микроваскулярная стенокардия (коронарный синдром Х) . Точная причина развития этой формы ИБС неясна, но считается, что при ней нарушается кровообращение в мелких ветках коронарных артерий. Для заболевания характерна типичная картина стенокардии, но при ангиографии не выявляются атеросклеротические бляшки коронарных сосудов.
ЧТО ТАКОЕ СТЕНОКАРДИЯ
Стенокардия – это совокупность симптомов, которые возникают при недостаточном поступлении кислорода к сердечной мышце. Выделяют типичную и атипичные формы стенокардии. Типичная стенокардия сопровождается наличием:
1) боли или ощущения сжатия, напряжения, тяжести, жжения за грудиной длительностью до 15 минут, которые могут распространяться в руку, нижнюю челюсть, живот
2) возникает при физической нагрузке или эмоциональном стрессе
3) устраняется после отдыха и / или приема нитратов в течение нескольких минут. Если присутствуют только 2 характеристики из вышеперечисленных, стенокардия называется атипичной.
Стенокардию также может сопровождать одышка, слабость, тошнота, рвота, чувство тревоги, головокружение. Иногда единственным симптомом может быть одышка.
ЧТО ТАКОЕ СТАБИЛЬНАЯ СТЕНОКАРДИЯ НАПРЯЖЕНИЯ
Это одна из форм ИБС, при которой стенокардия возникает при физической нагрузке определенной интенсивности и повышении частоты сердечных сокращений (ЧСС) до определенных значений. Боль за грудиной возникает в тот момент, когда кислорода сердечной мышце критически не хватает: ЧСС увеличилась, а крови через стенозированную артерию поступает недостаточно, и миокард «сигнализирует» о том, что нагрузку следует прекратить.
Исходя из величины физической нагрузки, которую пациент может переносить до начала приступа стенокардии, Канадское кардиологическое сообщество определяет тяжесть (функциональные классы) стенокардии:
1 класс - Обычная физическая активность (ходьба, подъем по лестнице) не вызывает стенокардию. Приступы возникают при значительных, резких или длительных нагрузках.
2 класс - Незначительные ограничения обычной физической активности. Стенокардия провоцируется быстрой ходьбой или подъемом по лестнице, физическими нагрузками после приема пищи; может возникать в холодную, ветреную погоду, после эмоциональных стрессов или только в первые часы после пробуждения. У пациента не возникает трудностей при ходьбе на 100 -200 метров или подъеме по лестнице выше, чем на один этаж в обычном темпе и при нормальных условиях.
3 класс - Существенные ограничения обычной физической активности. Стенокардия возникает при преодолении расстояния в 100-200 метров по ровной поверхности или подъеме на 1 этаж в обычном темпе и при нормальных условиях.
4 класс - Невозможность выполнять любые физические нагрузки без дискомфорта –приступ может возникать в состоянии покоя.
ФАКТОРЫ РИСКА ИБС
- Курение. Риск возрастает как при активном, так и при пассивном курении.
- Ожирение
- Отсутствие физической активности
- Сахарный диабет
- Нарушение липидного (жирового) обмена: повышение в крови уровня холестерина липопротеинов низкой плотности (ХС ЛПНП) , и снижение уровня холестерина липопротеинов высокой плотности (ХС ЛПВП)
- Высокий уровень С-реактивного белка (СРБ) в крови.
ДИАГНОСТИКА ИБС
Заподозрить наличие ИБС можно при наличии характерных симптомов - стенокардических болей за грудиной, которые могут возникать как в покое (стенокардия покоя), так и при нагрузке (стенокардия напряжения). Вазоспастическая стенокардия чаще возникает в покое и ночью; редко - при физической нагрузке. Диагноз ИБС обязательно подтверждается с помощью нагрузочных проб и коронарографии. Для подтверждения вазоспастической стенокардии выполняют провокационную пробу с эргоновином или ацетилхолином во время коронарографии.
Как обследуют пациента при подозрении на стабильную стенокардию напряжения
Для определения состояния миокарда и факторов риска оценивают:
- Общий анализ крови с определением уровня гемоглобина и лейкоцитов;
- Уровень глюкозы и гликозированого гемоглобина для диагностики сахарного диабета;
- Липидный обмен: общий холестерин, триглицериды, ХС ЛПНП, ХС ЛПВП;
- Состояние почек: уровень креатинина и скорость клубочковой фильтрации;
- Электрокардиограмму (ЭКГ) в покое;
- Ультразвуковое обследование сердца (ЭхоКГ) в покое;
- Ультразвуковое обследование сонных артерий
Очень часто у пациентов со стенокардией регистрируются нормальные показатели на ЭКГ или ЭхоКГ. Это связано с тем, что в условиях покоя к сердцу поступает достаточное количество кислорода, а, значит, нет ишемии. Для подтверждения или исключения диагноза ИБС и определения тяжести заболевания таким больным проводят стресс-пробы с дозированной физической нагрузкой.
Что такое стресс-пробы с дозированной физической нагрузкой ?
Это проведение ЭКГ или ЭхоКГ до, во время и после физической нагрузки. С этой целью чаще всего используют беговую дорожку (тредмил) или велотренажер (велоэргометр). При обследовании оценивают симптомы, величину выполненной нагрузки, уровень артериального давления, частоту сердечных сокращений (ЧСС) и изменения на ЭКГ или ЭхоКГ. Иногда вместо физической нагрузки используют препараты (добутамин), которые увеличивают потребность сердца в кислороде, однако более безопасными и информативными все же считаются пробы с физической нагрузкой, особенно стресс-ЭхоКГ. В тех случаях, когда пациенты не могут выполнить пробы с физической или фармакологической (добутамин) нагрузкой из-за тяжести заболевания или особенностей профессии (летчики), им проводят инвазивную коронарографию.
Что такое инвазивная коронарография ?
Во время этой процедуры через небольшой разрез в паховой области или предплечье вводится катетер, который продвигается по артериям, пока не достигнет сердца. Затем через него вводится вещество, которое «прокрашивает» коронарные сосуды и их ветки изнутри так, что они становятся видимыми на рентгеновском снимке.
Хроническая и острая формы ИБС
Хроническое (стабильное) течение ИБС может длиться десятилетиями, но рано или поздно возникает повреждение атеросклеротической бляшки (при стрессе, физической нагрузке или других неблагоприятных факторах). В месте повреждения бляшки начинают скапливаться тромбоциты и другие клетки крови, образуется тромб для того, чтобы закрыть поврежденный эндотелий. Тромб перекрывает полностью просвет коронарной артерии (часто он отрывается от того участка сосудистой стенки, где образовался), и участок миокарда, кровоснабжающийся этим сосудом, перестает получать кислород. Возникает острая форма ИБС – острый коронарный синдром (инфаркт миокарда с подъемом сегмента ST или нестабильная стенокардия).
Лечение ИБС
Лечение ИБС имеет 2 основные цели:
- уменьшение симптомов и улучшение качества жизни
- снижение риска развития инфаркта и смерти
Для этого используют коррекцию образа жизни, медикаментозную терапию и оперативные вмешательства на сосудах сердца.
Изменение образа жизни у пациентов с ИБС
1. Отказ от курения. Этот шаг позволяет на треть снизить вероятность смерти у пациентов после перенесенного инфаркта.
2. Обеспечение полноценного сна.
3. Снижение веса.
4. Увеличение физической активности за счет аэробных тренировок (прогулки, бег, плавание). Если пациент до этого был физически неактивным или перенес инфаркт, нужно начинать с легких нагрузок, длительностью 30 минут 3 и больше раз в неделю, постепенно увеличивая интенсивность.
5. Нормализация питания:
- Отказ от транс-жиров, которые содержатся в маргарине, спрэдах, большинстве фасованных продуктов.
- Уменьшение количества соли до 5 грамм (1 чайная ложка) в сутки.
- Увеличение в рационе количества фруктов и овощей (по 200 грамм).
- Замена жиров животного происхождения на ненасыщенные жирные кислоты, которые содержатся в оливковом, рапсовом, арахисовом и кунжутном маслах, жирных сорта рыбы, орехах, авокадо.
- Приём 30‑45 г пищевых волокон в день, предпочтительно из цельнозерновых продуктов. Большое количество волокон содержится в изделиях из цельнозерновой муки, неочищенных крупах, овощах и фруктах.
- Потребление рыбы 1‑2 раза в неделю. Следует выбирать жирные сорта: лосось, форель, скумбрия.
- Уменьшить потребление алкоголя до 20 мл чистого этанола для мужчин и 10 мл для женщин.
Эти изменения в образе жизни также необходимы всем людям, которые хотят избежать ИБС в будущем.
Какие лекарства нужно принимать пациентам со стенокардией ?
Исходя из целей лечения, все препараты для лечения стабильной стенокардии напряжения можно разделить на 2 группы:
1. Препараты, которые непосредственно уменьшают симптомы стенокардии.
2. Препараты, которые уменьшают риск смерти и осложнений (инфаркта миокарда).
Какие лекарства уменьшают симптомы стенокардии?
К препаратам первой линии (тех, с которых следует начинать лечение большинству пациентов) относятся:
- Нитраты короткого действия: нитроглицерин. Нитраты уменьшают ишемию, расширяя коронарные сосуды. Нитроглицерин следует принимать непосредственно при возникновении симптомов или же при запланированной физической активности, после приема пищи, при эмоциональном стрессе, перед занятием сексом, в холодную погоду и т.д.
- Бета-адреноблокаторы (ББ): метопролол, бисопролол, атенолол, небиволол и карведилол. Они уменьшает потребность миокарда в кислороде, уменьшая частоту сердечных сокращений (ЧСС). Все они, за исключением атенолола, также уменьшают риск осложнений и улучшают течение заболевания у пациентов с сердечной недостаточностью.
- Блокаторы кальциевых каналов (БКК):
- уменьшающие ЧСС (недигидропиридиновые): верапамил, дилтиазем.
- дигидропиридиновые: амлодипин, нифедипин.
Антиишемический эффект БКК обусловлен расширением коронарных сосудов и уменьшением ЧСС (для недигидропиридиновых БКК).
При непереносимости или недостаточной эффективности терапии первой линии, назначают препараты второй линии:
- Ивабрадин: уменьшает ЧСС.
- Никорандил: улучшает доставку кислорода к сердцу, расширяя коронарные сосуды.
- Ранолазин: улучшает метаболизм сердечной мышцы
- Триметазидин: улучшает метаболизм сердечной мышцы
Эти препараты практически не влияют на уровень АД, поэтому подходят пациентам с пониженным давлением.
Какие препараты уменьшают риск смерти и осложнений у больных с ИБС?
- Антиагрегантные препараты: ацетилсалициловая кислота (АСК), клопидогрель, прасугрель, тикагрелор. Они препятствуют формированию тромба на поврежденной атеросклеротической бляшке, тем самым профилактируя инфаркт и коронарную смерть. Препаратом первой линии для большинства пациентов является ацетилсалициловая кислота, а при её непереносимости – клопидогрель. Если пациент перенес инфаркт или вмешательство на сердце он должен принимать комбинацию ацетилсалициловой кислоты с прасугрелем или тикагрелором или клопидогрелем минимум 1 год после события.
- Статины: аторвастатин, розувастатин. Эти препараты снижают уровень «плохого» холестерина (ХС ЛПНП) и влияют на основную причину ИБС – атеросклеротическую бляшку.
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ): эналаприл, лизиноприл, рамиприл.
- Блокаторы рецепторов ангиотензина ІІ (БРА ІІ): валсартан, лосартан, ирбесартан.
ИАПФ уменьшают риск осложнений у пациентов, которые имеют сопутствующие заболевания: гипертоническую болезнь (ГБ), сахарный диабет или хроническое заболевание почек (ХЗП). При непереносимости ИАПФ можно использовать БРА ІІ.
Сколько лекарств должен принимать больной со стабильной стенокардией
Для уменьшения симптомов:
Пациенты с І–ІІ ФК стенокардии - Нитроглицерин + ББ или БКК, которые уменьшают ЧСС
Пациенты с ІІІ–IV ФК стенокардии - Нитроглицерин + ББ + дигидропиридиновые БКК
Пациенты с низкой ЧСС - Нитроглицерин + дигидропиридиновые БКК
Для профилактики осложнений:
1. АСК или клопидогрель (при непереносимости аспирина)
2. Статины
3. ИАПФ, БРА при сопутствующей ГБ, СД или ХЗП
Таким образом, пациент со стабильной стенокардией напряжения должен постоянно принимать минимум 3 препарата: антиагрегант (АСК), ББ и статин. Исключением является вазоспастическая стенокардия: ББ при этой форме ИБС противопоказаны, так как могут провоцировать спазм сосудов. Первые буквы названий групп лекарственных средств, обязательных к применению, американские кардиологи использовали для обозначения принципа лечения ИБС: «А-В-С». Многим пациентам показаны также ИАПФ или БРА (принцип «А-В-С-D»).
Какие оперативные вмешательства используют для лечения ИБС?
При неэффективности медикаментозного лечения стабильной стенокардии напряжения или при развитии острого коронарного синдрома рассматривают вопрос о проведении:
- Чрескожного коронарного вмешательства (ЧКВ)
- Аортокоронарного шунтирования (АКШ)
Эти методы имеют строгие показания, и их проведение не отменяет потребности в приеме лекарств, поскольку процесс атеросклероза не прекращается после операции, более того, новый тромб может возникнуть в месте установки стента или даже внутри него.
Что такое чрескожное коронарное вмешательство
Это процедура проводится непосредственно после коронарографии. В лучевую или бедренную артерию вводится катетер с баллоном на кончике и продвигается в суженную или закупоренную коронарную артерию. Достигая атеросклеротической бляшки, баллончик раздувается. Под высоким давлением бляшка разрушается, а на её место вводится трубка, изготовленная из проволоки или сетки (стент). Примерно в 75 % случаев используются стенты, покрытые специальным препаратом, который препятствует образованию тромбов.
Что такое аортокоронарное шунтирование
АКШ выполняют под общим наркозом. Врачи берут артерию или вену из другой части тела (предплечья или ноги), чтоб соединить аорту и коронарную артерию в обход суженного или заблокированного участка. Обычно для облегчения выполнения операции сердце останавливают и используют аппарат искусственного кровообращения. Но есть специалисты, которые проводят АКШ на работающем сердце. Операция длится в среднем 4-7 часов.
Уважаемый посетитель, Вы зашли на сайт как незарегистрированный пользователь.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.






 Просмотров: 920
Просмотров: 920  Комментариев: (0)
Комментариев: (0)