Оцените работу движка
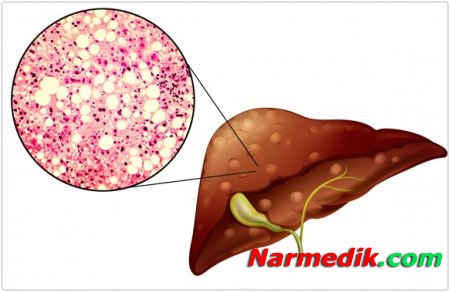
Жировой гепатоз, или жировая дистрофия печени, — это патологический процесс, характеризующийся избыточным отложением жира в тканях печени. Он возникает в силу многих причин. Печень выполняет множество функций и участвует в биохимических процессах, один из них – окисление жирных кислот. При увеличенном поступлении в организм свободных жирных кислот, нарушениях процесса их окисления происходит откладывание жира.
Механизм развития заболевания следующий: в гепатоцитах (клетках печени) накапливаются жировые капли. Стенка клеток образована двумя слоями фосфолипидов, они обеспечивают необходимые структуру и условия работы клетки. На фоне неблагоприятных факторов нарушается баланс фосфолипидов, это приводит к снижению функции клетки. Появление жировых капель — первый этап заболевания. Избыточное их скопление ухудшает ситуацию и способствует началу дальнейшего повреждения гепатоцитов и формирования воспаления.
Жировой гепатоз представляет собой обратимое заболевание. Если не начать лечение, возникает воспалительный процесс (появляется так называемый стеатогепатит), приводящий к фиброзу — постепенному замещению погибающих клеток печени соединительной тканью. Это в свою очередь может спровоцировать развитие цирроза или гепатоцеллюлярной карциномы (раковой опухоли). Именно поэтому лечение гепатоза важно начинать как можно раньше.
Причины развития гепатоза
Жировой гепатоз может развиваться на фоне различных заболеваний. Распространенной причиной заболевания является хронический алкоголизм и вызванная им алкогольная болезнь печени. К другим факторам относят следующие:
- инсулиновая недостаточность, сахарный диабет;
- избыточная масса тела;
- гепатит С;
- гиперлипидемия, высокий уровень триглицеридов;
- длительная медикаментозная терапия (прием кортикостероидов, эстрогенов, тетрациклина, химиотерапия и др.).
Болезнь может появиться вследствие хирургических вмешательств в области органов пищеварительного тракта, а также на фоне резкого снижения веса. Иногда встречаются комбинации сразу нескольких факторов.
Симптомы и проявления
Выраженные симптомы гепатоза отсутствуют. Некоторые пациенты отмечают общий упадок сил, дискомфорт в животе, утреннюю тошноту, слабые боли в правом подреберье, недомогание. Обычно это связано с увеличением размеров печени и нарушением функции желчевыводящих путей. Однако неспецифичность проявлений или полное их отсутствие затрудняет диагностику. Как правило, гепатоз обнаруживается в ходе планового обследования или визитов к врачу по другим поводам.
Особенности диагностики
Лечение гепатоза печени начинается с точной диагностики. Первоочередным является сбор анамнеза: врач задаст вопросы о наследственных заболеваниях, образе жизни, постоянно принимаемых лекарствах, перенесенных инфекциях и операциях. Обязательно выполняются лабораторные анализы:
- серологический анализ крови на выявление вирусных гепатитов;
- исследования обмена железа;
- выявление уровня АлАТ, АсАТ (печеночных ферментов), щелочной фосфатазы, билирубина, холестерина (в т. ч. триглицеридов);
- определение уровня глюкозы.
Также при подозрении на гепатоз целесообразно прибегнуть к другим методам диагностики. УЗИ печени поможет выявить симптомы жировой инфильтрации. КТ или МРТ также могут помочь в оценке структуры органа. Доплерография печеночных, портальных сосудов дает врачу информацию об особенностях кровотока. По показаниям может быть проведена биопсия – инвазивный метод диагностики, позволяющий исключить или обнаружить онкологическое заболевание.
Лечение гепатоза
Лечение жирового гепатоза основывается на типе и наличии/отсутствии сопутствующих заболеваний, общем состоянии здоровья человека. В том случае, если источником недуга выступает хронический алкоголизм, важно уделить внимание избавлению от зависимости. Для этого может потребоваться консультация врача-нарколога.
Если имеет место сахарный диабет, потребуется обязательный контроль со стороны эндокринолога. При повышенном уровне холестерина, нарушениях липидного обмена важно скорректировать состояние с помощью диеты и медикаментов.
Несмотря на то что лишний вес является серьезным фактором риска развития заболеваний печени, врачи очень осторожно рекомендуют снижение массы тела. Крайне важно избегать резкого похудения, поскольку это чревато осложнениями. Нужно придерживаться предписаний врача и соблюдать диету, которую он разработает индивидуально, или обратиться к диетологу, предоставив информацию о состоянии печени. Считается, что медленное и равномерное снижение веса (10−20 кг в год) замедляет патологические процессы.
Медикаментозная терапия может включать в себя препараты, улучшающие липидный обмен, восстанавливающие клетки печени, стимулирующие выработку белка и нормализующие печеночную функцию. Важно также поддерживать общие защитные силы организма, предупреждать или корректировать гиповитаминозы.
При обнаружении вирусного гепатита необходимо обратиться к инфекционисту. Лечение гепатита С сегодня возможно с помощью современных противовирусных препаратов, поэтому следует обсудить перспективы терапии с врачом.
Гастроэнтеролог — врач, занимающийся лечением заболеваний печени, в том числе жирового гепатоза, — должен контролировать эффективность назначенного лечения. Посещать его необходимо регулярно. Помните, что это заболевание не приговор, и в большинстве случаев удается достичь впечатляющих результатов, заметно улучшив функции печени и предупредив тяжелые осложнения.
>Гепатоз - причины, симптомы, лечение
Жировой гепатоз, или жировая дистрофия печени, — это патологический процесс, характеризующийся избыточным отложением жира в тканях печени. Он возникает в силу многих причин. Печень выполняет множество функций и участвует в биохимических процессах, один из них – окисление жирных кислот. При увеличенном поступлении в организм свободных жирных кислот, нарушениях процесса их окисления происходит откладывание жира.
Механизм развития заболевания следующий: в гепатоцитах (клетках печени) накапливаются жировые капли. Стенка клеток образована двумя слоями фосфолипидов, они обеспечивают необходимые структуру и условия работы клетки. На фоне неблагоприятных факторов нарушается баланс фосфолипидов, это приводит к снижению функции клетки. Появление жировых капель — первый этап заболевания. Избыточное их скопление ухудшает ситуацию и способствует началу дальнейшего повреждения гепатоцитов и формирования воспаления.
Жировой гепатоз представляет собой обратимое заболевание. Если не начать лечение, возникает воспалительный процесс (появляется так называемый стеатогепатит), приводящий к фиброзу — постепенному замещению погибающих клеток печени соединительной тканью. Это в свою очередь может спровоцировать развитие цирроза или гепатоцеллюлярной карциномы (раковой опухоли). Именно поэтому лечение гепатоза важно начинать как можно раньше.
Причины развития гепатоза
Жировой гепатоз может развиваться на фоне различных заболеваний. Распространенной причиной заболевания является хронический алкоголизм и вызванная им алкогольная болезнь печени. К другим факторам относят следующие:
- инсулиновая недостаточность, сахарный диабет;
- избыточная масса тела;
- гепатит С;
- гиперлипидемия, высокий уровень триглицеридов;
- длительная медикаментозная терапия (прием кортикостероидов, эстрогенов, тетрациклина, химиотерапия и др.).
Болезнь может появиться вследствие хирургических вмешательств в области органов пищеварительного тракта, а также на фоне резкого снижения веса. Иногда встречаются комбинации сразу нескольких факторов.
Симптомы и проявления
Выраженные симптомы гепатоза отсутствуют. Некоторые пациенты отмечают общий упадок сил, дискомфорт в животе, утреннюю тошноту, слабые боли в правом подреберье, недомогание. Обычно это связано с увеличением размеров печени и нарушением функции желчевыводящих путей. Однако неспецифичность проявлений или полное их отсутствие затрудняет диагностику. Как правило, гепатоз обнаруживается в ходе планового обследования или визитов к врачу по другим поводам.
Особенности диагностики
Лечение гепатоза печени начинается с точной диагностики. Первоочередным является сбор анамнеза: врач задаст вопросы о наследственных заболеваниях, образе жизни, постоянно принимаемых лекарствах, перенесенных инфекциях и операциях. Обязательно выполняются лабораторные анализы:
- серологический анализ крови на выявление вирусных гепатитов;
- исследования обмена железа;
- выявление уровня АлАТ, АсАТ (печеночных ферментов), щелочной фосфатазы, билирубина, холестерина (в т. ч. триглицеридов);
- определение уровня глюкозы.
Также при подозрении на гепатоз целесообразно прибегнуть к другим методам диагностики. УЗИ печени поможет выявить симптомы жировой инфильтрации. КТ или МРТ также могут помочь в оценке структуры органа. Доплерография печеночных, портальных сосудов дает врачу информацию об особенностях кровотока. По показаниям может быть проведена биопсия – инвазивный метод диагностики, позволяющий исключить или обнаружить онкологическое заболевание.
Лечение гепатоза
Лечение жирового гепатоза основывается на типе и наличии/отсутствии сопутствующих заболеваний, общем состоянии здоровья человека. В том случае, если источником недуга выступает хронический алкоголизм, важно уделить внимание избавлению от зависимости. Для этого может потребоваться консультация врача-нарколога.
Если имеет место сахарный диабет, потребуется обязательный контроль со стороны эндокринолога. При повышенном уровне холестерина, нарушениях липидного обмена важно скорректировать состояние с помощью диеты и медикаментов.
Несмотря на то что лишний вес является серьезным фактором риска развития заболеваний печени, врачи очень осторожно рекомендуют снижение массы тела. Крайне важно избегать резкого похудения, поскольку это чревато осложнениями. Нужно придерживаться предписаний врача и соблюдать диету, которую он разработает индивидуально, или обратиться к диетологу, предоставив информацию о состоянии печени. Считается, что медленное и равномерное снижение веса (10−20 кг в год) замедляет патологические процессы.
Медикаментозная терапия может включать в себя препараты, улучшающие липидный обмен, восстанавливающие клетки печени, стимулирующие выработку белка и нормализующие печеночную функцию. Важно также поддерживать общие защитные силы организма, предупреждать или корректировать гиповитаминозы.
При обнаружении вирусного гепатита необходимо обратиться к инфекционисту. Лечение гепатита С сегодня возможно с помощью современных противовирусных препаратов, поэтому следует обсудить перспективы терапии с врачом.
Гастроэнтеролог — врач, занимающийся лечением заболеваний печени, в том числе жирового гепатоза, — должен контролировать эффективность назначенного лечения. Посещать его необходимо регулярно. Помните, что это заболевание не приговор, и в большинстве случаев удается достичь впечатляющих результатов, заметно улучшив функции печени и предупредив тяжелые осложнения.
Уважаемый посетитель, Вы зашли на сайт как незарегистрированный пользователь.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.



 Просмотров: 822
Просмотров: 822  Комментариев: (0)
Комментариев: (0)