Оцените работу движка
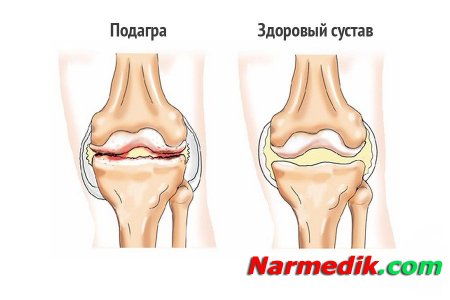
Подагра – это заболевание, возникающее вследствие нарушения белкового обмена в организме. При подагре повышается содержание мочевой кислоты в крови (гиперурикемия). Подагру иногда называют "болезнью королей", поскольку в прошлом этой болезнью страдали в основном богатые люди, которым было доступно употребление большого количества вина и мяса. На первом этапе развития подагры происходит накопление мочекислых соединений в организме. В дальнейшем эти соединения откладываются в тканях с последующим развитием приступов воспаления. При прогрессировании болезни образуются подагрические гранулемы и подагрические «шишки» – тофусы, располагающиеся вокруг суставов.
ПРИЧИНЫ ПОДАГРЫ
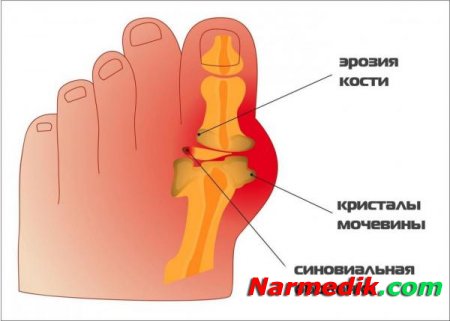
Основная причина подагры – повышенный уровень мочевой кислоты в крови. Мочевая кислота откладывается в виде кристаллов в суставах и внутренних органах, что провоцирует развитие воспалительного процесса в организме. Скопления большого количество урата натрия в суставе в конечном итоге приводит к разрушению последнего.
Повышенное содержание мочевой кислоты в крови возможно по двум основным причинам: когда мочевой кислоты вырабатывается слишком много и здоровые почки просто не успевают всю ее вывести; когда нарушена функция почек, и они оказываются не в силах полностью вывести соли мочевой кислоты наружу.
Согласно медицинским наблюдениям, количество больных подагрой неуклонно растет. Врачи объясняют это явление тем, что люди стали употреблять много мясной пищи (которая богата пуринами) и алкоголя. Кроме того, известно, что мощным фактором в развитии подагры является ожирение, которое вызвано чрезмерным употреблением изделий из мяса.
Недавно американские ученые установили прямую связь между нехваткой кальция и аскорбиновой кислоты с развитием подагры. С возрастом отмечается дефицит этих веществ в организме, что только способствует отложению мочевой кислоты в организме.
ВИДЫ ЗАБОЛЕВАНИЯ: КЛАССИФИКАЦИЯ ПОДАГРЫ
Выделяют три типа заболевания:
Для метаболического типа характерно высокое содержание мочевой кислоты и ее кристаллов в моче (уратурия), но функция почек при этом не нарушена. Почечный тип подагры характеризуется сравнительно низким содержанием мочевой кислоты в моче, но страдает почечная функция. При смешанном типе возможна сниженная или нормальная уратурия и нормальный клиренс.
СИМПТОМЫ ПОДАГРЫ: КАК ПРОЯВЛЯЕТСЯ ЗАБОЛЕВАНИЕ
Характерные симптомы подагры: сильное воспаление сустава (чаще большой палец ноги, колено), покраснение кожи, местное повышение температуры в области пораженного сустав, разрушение сустава.
Острый приступ подагры обычно начинается в ночное время с постепенного нарастания боли в области суставов на протяжении нескольких часов. Утром боль несколько ослабевает. Часто приступы сопровождаются учащением пульса, ознобом, повышением температуры тела и обильным потоотделением. В типичных случаях повторный подагрический приступ случается спустя несколько месяцев после первого. Иногда заболевание не проявляется на протяжении десятилетий.
Хроническая подагра является следующим этапом развития болезни, когда кристаллы уратов скапливаются в тканях в виде гранул. Более всего поражаются суставы и почки.
Скопления в тканях кристаллов солей мочевой кислоты называют подагрическими узлами (тофусами). Излюбленные места расположения тофусов – кисти рук, стопы ног, ушные раковины, язык, мошонка.
Основные симптомы хронической подагры: скованность движений, хруст в суставах, потеря функции сустава, сильные продолжительные боли в суставах. Хроническая подагра сопровождается, как правило, циститом, мочекаменной болезнью, острой почечной недостаточностью.
ДЕЙСТВИЯ ПАЦИЕНТА ПРИ ПОДАГРЕ
Запрещено употреблять в пищу богатые пуринами продукты: мясо и мясные субпродукты (почки, сердце, мозги, печень), жирные сорта рыбы, соленую и жареную рыбу, мясные и рыбные консервы, сало, острые и соленые сыры, супы на мясном, рыбном, курином, грибном бульоне, бобовые (горох, чечевица, бобы, соя, фасоль). Противопоказаны спиртные напитки (пиво, шипучие и десертные вина, коньячные напитки). Рекомендуется употреблять большое количество жидкости (до 2–3 л в день). Во время приступа подагры следует обеспечить покой для пораженных суставов, стараться уменьшить контакт больного сустава с одеждой или обувью. Показано питье щелочных маломинерализованных гидрокарбонатно-натриевых вод (Ессентуки № 17, № 4, Боржоми, Трускавецкая, Лужанская, Миргородская, Поляна Купель, Квасова).
ДИАГНОСТИКА ПОДАГРЫ
Диагноз устанавливает ревматолог при осмотре и опросе больного. Используют также лабораторную диагностику: в биохимическом анализе крови обнаруживают высокое содержание мочевой кислоты. Иногда выполняют пункцию (прокол) сустава с последующим исследованием синовиальной жидкости. Информативна рентгенологическая диагностика.
ЛЕЧЕНИЕ ПОДАГРЫ
К сожалению, полностью избавиться от подагры невозможно, однако современное лечение позволяет держать болезнь под контролем, предупреждая острые приступы подагры и не давая возможности болезни прогрессировать. Человеку с подагрой предстоит кардинально изменить свой образ жизни и постоянно принимать специальные лекарства.
Медикаментозная терапия подагры направлена на снижение уровня мочевой кислоты в крови и купирование воспалительного процесса, вызываемого кристаллами уратных солей.
В настоящее время для снижения уровня мочевой кислоты в крови применяются следующие виды препаратов:
Для устранения воспалительного процесса и болевого синдрома при подагре применяются следующие виды препаратов:
Больные подагрой обязательно должны изменить свой образ жизни, который заключается в соблюдении следующих правил и рекомендаций:
ОСЛОЖНЕНИЯ ПОДАГРЫ
К осложнениям со стороны суставов относят развитие подагрического артрита, деформации сустава.
Осложнения со стороны почек: развитие подагрической почки, что ведет к острой или хронической почечной недостаточности; мочекаменная болезнь, гидронефроз, острый и хронический пиелонефрит. Почечные изменения могут провоцировать артериальную гипертензию.
ПРОФИЛАКТИКА ПОДАГРЫ
При наличии в семье случаев подагры следует учитывать риск заболевания и регулярно контролировать в крови уровень мочевой кислоты. Также необходимо поддерживать нормальный вес, поскольку подагра часто возникает у лиц с ожирением. Правильное питание и ограничение богатых пуринами продуктов играют важную роль в профилактике заболевания.
>Что такое подагра: симптомы, причины и лечение болезни
Подагра – это заболевание, возникающее вследствие нарушения белкового обмена в организме. При подагре повышается содержание мочевой кислоты в крови (гиперурикемия). Подагру иногда называют "болезнью королей", поскольку в прошлом этой болезнью страдали в основном богатые люди, которым было доступно употребление большого количества вина и мяса. На первом этапе развития подагры происходит накопление мочекислых соединений в организме. В дальнейшем эти соединения откладываются в тканях с последующим развитием приступов воспаления. При прогрессировании болезни образуются подагрические гранулемы и подагрические «шишки» – тофусы, располагающиеся вокруг суставов.
ПРИЧИНЫ ПОДАГРЫ
Основная причина подагры – повышенный уровень мочевой кислоты в крови. Мочевая кислота откладывается в виде кристаллов в суставах и внутренних органах, что провоцирует развитие воспалительного процесса в организме. Скопления большого количество урата натрия в суставе в конечном итоге приводит к разрушению последнего.
Повышенное содержание мочевой кислоты в крови возможно по двум основным причинам: когда мочевой кислоты вырабатывается слишком много и здоровые почки просто не успевают всю ее вывести; когда нарушена функция почек, и они оказываются не в силах полностью вывести соли мочевой кислоты наружу.
Согласно медицинским наблюдениям, количество больных подагрой неуклонно растет. Врачи объясняют это явление тем, что люди стали употреблять много мясной пищи (которая богата пуринами) и алкоголя. Кроме того, известно, что мощным фактором в развитии подагры является ожирение, которое вызвано чрезмерным употреблением изделий из мяса.
Недавно американские ученые установили прямую связь между нехваткой кальция и аскорбиновой кислоты с развитием подагры. С возрастом отмечается дефицит этих веществ в организме, что только способствует отложению мочевой кислоты в организме.
ВИДЫ ЗАБОЛЕВАНИЯ: КЛАССИФИКАЦИЯ ПОДАГРЫ
Выделяют три типа заболевания:
- метаболический;
- почечный;
- смешанный.
Для метаболического типа характерно высокое содержание мочевой кислоты и ее кристаллов в моче (уратурия), но функция почек при этом не нарушена. Почечный тип подагры характеризуется сравнительно низким содержанием мочевой кислоты в моче, но страдает почечная функция. При смешанном типе возможна сниженная или нормальная уратурия и нормальный клиренс.
СИМПТОМЫ ПОДАГРЫ: КАК ПРОЯВЛЯЕТСЯ ЗАБОЛЕВАНИЕ
Характерные симптомы подагры: сильное воспаление сустава (чаще большой палец ноги, колено), покраснение кожи, местное повышение температуры в области пораженного сустав, разрушение сустава.
Острый приступ подагры обычно начинается в ночное время с постепенного нарастания боли в области суставов на протяжении нескольких часов. Утром боль несколько ослабевает. Часто приступы сопровождаются учащением пульса, ознобом, повышением температуры тела и обильным потоотделением. В типичных случаях повторный подагрический приступ случается спустя несколько месяцев после первого. Иногда заболевание не проявляется на протяжении десятилетий.
Хроническая подагра является следующим этапом развития болезни, когда кристаллы уратов скапливаются в тканях в виде гранул. Более всего поражаются суставы и почки.
Скопления в тканях кристаллов солей мочевой кислоты называют подагрическими узлами (тофусами). Излюбленные места расположения тофусов – кисти рук, стопы ног, ушные раковины, язык, мошонка.
Основные симптомы хронической подагры: скованность движений, хруст в суставах, потеря функции сустава, сильные продолжительные боли в суставах. Хроническая подагра сопровождается, как правило, циститом, мочекаменной болезнью, острой почечной недостаточностью.
ДЕЙСТВИЯ ПАЦИЕНТА ПРИ ПОДАГРЕ
Запрещено употреблять в пищу богатые пуринами продукты: мясо и мясные субпродукты (почки, сердце, мозги, печень), жирные сорта рыбы, соленую и жареную рыбу, мясные и рыбные консервы, сало, острые и соленые сыры, супы на мясном, рыбном, курином, грибном бульоне, бобовые (горох, чечевица, бобы, соя, фасоль). Противопоказаны спиртные напитки (пиво, шипучие и десертные вина, коньячные напитки). Рекомендуется употреблять большое количество жидкости (до 2–3 л в день). Во время приступа подагры следует обеспечить покой для пораженных суставов, стараться уменьшить контакт больного сустава с одеждой или обувью. Показано питье щелочных маломинерализованных гидрокарбонатно-натриевых вод (Ессентуки № 17, № 4, Боржоми, Трускавецкая, Лужанская, Миргородская, Поляна Купель, Квасова).
ДИАГНОСТИКА ПОДАГРЫ
Диагноз устанавливает ревматолог при осмотре и опросе больного. Используют также лабораторную диагностику: в биохимическом анализе крови обнаруживают высокое содержание мочевой кислоты. Иногда выполняют пункцию (прокол) сустава с последующим исследованием синовиальной жидкости. Информативна рентгенологическая диагностика.
ЛЕЧЕНИЕ ПОДАГРЫ
К сожалению, полностью избавиться от подагры невозможно, однако современное лечение позволяет держать болезнь под контролем, предупреждая острые приступы подагры и не давая возможности болезни прогрессировать. Человеку с подагрой предстоит кардинально изменить свой образ жизни и постоянно принимать специальные лекарства.
Медикаментозная терапия подагры направлена на снижение уровня мочевой кислоты в крови и купирование воспалительного процесса, вызываемого кристаллами уратных солей.
В настоящее время для снижения уровня мочевой кислоты в крови применяются следующие виды препаратов:
- Аналоги гипоксантина. Эти препараты оказывают угнетающее действие на ксантиоксидазу – фермент, который превращает гипоксантин в ксантин (после чего ксантин превращается в мочевую кислоту). Таким образом, удается снизить концентрацию мочевой кислоты в крови, предотвратив развитие воспалительного процесса при подагре. В то же время, следует отметить, что препараты на основе аналогов гипоксантина противопоказаны лицам, страдающим тяжелыми почечными заболеваниями.
- Селективные ингибиторы ксантиноксидазы. В отличие от аналогов гипоксантина, эти препараты избирательно угнетают действие фермента ксантиноксидазы. Они выводятся печенью, а не почками, поэтому может применяться пациентами с почечными патологиями.
- Препараты, препятствующие всасыванию мочевой кислоты в почечных канальцах. Лечение такими препаратами целесообразно только на этапе ремиссии заболевания, поскольку такие лекарства не подавляют синтез мочевой кислоты, а ускоряют ее выведение.
Для устранения воспалительного процесса и болевого синдрома при подагре применяются следующие виды препаратов:
- Препараты на основе колхицина. Колхицин – это алкалоид, который выделяют из ядовитых растений. Это вещество препятствует образованию кристаллов, а также угнетает активность веществ, которые приводят к воспалительному процессу. Препараты на основе колхицина являются средствами для экстренной помощи при приступе подагры. Принять колхицин нужно в течение первых 12 часов после очередного приступа подагры. Принимать колхицин нужно только с разрешения врача, поскольку он оказывает побочные действия на работу желудочно-кишечного тракта.
- Нестероидные противовоспалительные препараты (НПВП). Механизм действия нестероидных противовоспалительных препаратов заключается в угнетении фермента циклооксигеназы, который отвечает за синтез основных медиаторов воспалительного процесса. К популярным нестероидным противовоспалительным средствам относятся диклофенак, ибупрофен, аспирин и другие.
- Глюкокортикоиды. Это синтетические аналоги стероидных гормонов, которые вырабатываются в надпочечниках. При выраженных воспалительных реакциях глюкокортикоиды способны быстро помочь человеку, устранив воспалительную реакцию. Как правило, при обострениях подагры кортикостероиды назначают короткими курсами, поскольку препараты обладают широким спектром побочных действий. ]Эти препараты нельзя отменять резко, поскольку так можно спровоцировать надпочечниковую недостаточность. Как правило, отмена препарата производится постепенно по 5 мг за 1-2 дня. Нужную дозировку и схему отмены препарата назначает врач в зависимости от выраженности воспалительного процесса и веса больного.
Больные подагрой обязательно должны изменить свой образ жизни, который заключается в соблюдении следующих правил и рекомендаций:
- Не нужно подвергать нагрузкам больные суставы. Однако при этом нужно хотя бы 30-60 минут в день посвящать физическим нагрузкам. Полезными будут прогулки, езда на велосипеде, танцы, плавание, бег трусцой.
- Для того чтобы почки выводили мочевую кислоту, им необходимо достаточное количество воды. Ежедневно нужно выпивать не менее 2-х литров чистой воды. Имейте в виду, что даже здоровые почки не справятся с выведением токсинов и мочевой кислоты, если организм не обеспечить должным количеством воды. От сладких газировок и других напитков лучше отказаться.
- Сведите к минимуму употребление мяса и животных жиров. Ешьте больше овощей, фруктов и круп. Желательно полностью исключить мясные полуфабрикаты, колбасные изделия и субпродукты.
ОСЛОЖНЕНИЯ ПОДАГРЫ
К осложнениям со стороны суставов относят развитие подагрического артрита, деформации сустава.
Осложнения со стороны почек: развитие подагрической почки, что ведет к острой или хронической почечной недостаточности; мочекаменная болезнь, гидронефроз, острый и хронический пиелонефрит. Почечные изменения могут провоцировать артериальную гипертензию.
ПРОФИЛАКТИКА ПОДАГРЫ
При наличии в семье случаев подагры следует учитывать риск заболевания и регулярно контролировать в крови уровень мочевой кислоты. Также необходимо поддерживать нормальный вес, поскольку подагра часто возникает у лиц с ожирением. Правильное питание и ограничение богатых пуринами продуктов играют важную роль в профилактике заболевания.
Уважаемый посетитель, Вы зашли на сайт как незарегистрированный пользователь.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
Мы рекомендуем Вам зарегистрироваться либо войти на сайт под своим именем.
Информация
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.
Посетители, находящиеся в группе Гости, не могут оставлять комментарии к данной публикации.



 Просмотров: 1 012
Просмотров: 1 012  Комментариев: (0)
Комментариев: (0)